
Diabetes & KI: Ein starkes Team für den Alltag
Künstliche Intelligenz hilft im Alltag mit Diabetes – mit Tipps, Warnungen und automatischer Unterstützung. So wird das Leben leichter und sicherer.
Die Diabetesforschung entwickelt sich stetig weiter – von neuen Therapieansätzen über innovative Technologien bis hin zu spannenden Studienergebnissen. In dieser Kategorie findest du aktuelle Entwicklungen, verständlich erklärt und kritisch eingeordnet.
Wir zeigen, welche Innovationen Potenzial haben, den Alltag von Menschen mit Diabetes zu erleichtern, welche Ideen sich noch in der frühen Forschung befinden und worauf man realistisch achten sollte. So bleibst du informiert über Trends, Technologien und wissenschaftliche Fortschritte – ohne Fachchinesisch, aber mit fundierten Fakten.

Künstliche Intelligenz hilft im Alltag mit Diabetes – mit Tipps, Warnungen und automatischer Unterstützung. So wird das Leben leichter und sicherer.

Bei Typ-1-Diabetes zerstört das eigene Immunsystem die Beta-Zellen in der Bauchspeicheldrüse. Diese Zellen sind eigentlich dafür zuständig, Insulin zu produzieren. Wenn sie verschwinden, kann der Körper den Blutzucker nicht mehr selbst regulieren. Deshalb müssen Menschen mit Typ-1-Diabetes Insulin spritzen oder pumpen. Viele Betroffene stellen sich deshalb eine wichtige Frage: Kann der Körper neue Beta-Zellen bilden? Die kurze Antwort lautet:Vielleicht – und die Forschung arbeitet intensiv daran. Warum Beta-Zellen so wichtig sind Beta-Zellen befinden sich in kleinen Zellgruppen der Bauchspeicheldrüse. Diese Gruppen heißen Langerhans-Inseln. Ihre Aufgabe ist einfach – aber lebenswichtig: Wenn diese Zellen fehlen, funktioniert dieses System nicht mehr. Kann der Körper Beta-Zellen selbst erneuern? Bei gesunden Menschen können sich Beta-Zellen teilweise erneuern. Der Körper kann also neue Zellen bilden. Bei Typ-1-Diabetes gibt es jedoch ein Problem: Das Immunsystem greift die neuen Zellen wieder an. Das bedeutet:Selbst wenn neue Beta-Zellen entstehen würden, könnten sie erneut zerstört werden. Deshalb konzentriert sich

Hallo, ich bin’s wieder von glucosecode.de. Heute möchte ich euch von etwas erzählen, das mich sehr bewegt hat: Eine kleine Studie hat gezeigt, dass Menschen mit schwerem Typ-1-Diabetes durch ein neues Medikament vielleicht geheilt werden können. Ein neues Medikament bringt große Hoffnung In der Studie haben 12 Menschen mit sehr schwerem Typ-1-Diabetes ein neues Medikament namens Zimislecel bekommen. Es wurde nur einmal als Infusion gegeben – also wie eine Art Tropf über die Vene. Und das Ergebnis? 10 der 12 Personen brauchten ein Jahr später kein Insulin mehr. Die anderen zwei benötigten deutlich weniger. Das klingt fast zu schön, um wahr zu sein – aber es ist wissenschaftlich belegt. Die Studie wurde auf einem großen Diabetes-Kongress in den USA vorgestellt und im bekannten Medizinjournal New England Journal of Medicine veröffentlicht. Was genau ist Zimislecel? Zimislecel ist eine Art Zelltherapie. Forscherinnen haben Stammzellen – das sind Zellen, aus denen sich viele

Menschen mit Diabetes kennen das: Manchmal sinkt der Blutzucker ganz plötzlich – das nennt man eine Unterzuckerung oder auch Hypoglykämie. Wenn es ganz schlimm wird, kann man bewusstlos werden. Dann hilft nur noch Glukagon, ein Hormon, das den Blutzucker schnell wieder ansteigen lässt. Bisher musste Glukagon gespritzt werden – oft von anderen Menschen, weil man selbst dazu nicht mehr in der Lage ist. Aber jetzt gibt es neue Ideen: Glukagon als Implantat – also ein kleines Gerät unter der Haut, das im Notfall automatisch Glukagon abgeben kann. 🧠 Was ist Glukagon eigentlich? Glukagon ist so etwas wie der Gegenspieler von Insulin. Es sorgt dafür, dass Zucker aus der Leber ins Blut abgegeben wird – also dass der Blutzucker steigt. 🧪 Die neue Idee: Glukagon-Implantate Ein Forschungsteam vom MIT in den USA hat ein kleines Gerät entwickelt, das man sich unter die Haut setzen lassen kann. Es ist so groß wie

1. Einführung: Was ist ein CGM-Sensor? Kurz und klar Ein kontinuierlicher Glukose-Monitoring-Sensor (CGM) misst den Glukosespiegel im Unterhautfettgewebe fortlaufend und sendet die Werte drahtlos an eine App oder Empfänger. Das erspart viele Fingerstiche und gibt Echtzeit-Einblicke in Blutzuckerverläufe. Systeme wie der FreeStyle Libre 3, den ich selbst nutze, messen regelmäßig automatisch und liefern Alarme bei Hoch- oder Unterzucker.CGM-Systeme gelten als Standard-Technologie für das moderne Diabetesmanagement. Sie helfen, mehr Zeit im Sollbereich zu verbringen und Risiken wie Hypoglykämien früher zu erkennen. 👉 Beim Libre 3 etwa erfolgt die Messung kontinuierlich und automatisch ohne Scan-Aktion. (Allgemein verfügbar) 2. Dexcom: Markt, Produkte und Fokus heute Dexcom gehört zu den weltweit führenden Herstellern von CGM-Sensoren – mit bekannten Systemen wie Dexcom G6 und der aktuellsten Generation Dexcom G7. Wichtige Punkte zu Dexcom heute: Dexcom hat angekündigt, die Produktion des G6 im Jahr 2026 einzustellen, um sich vollständig auf neuere Systeme wie G7 und zukünftige
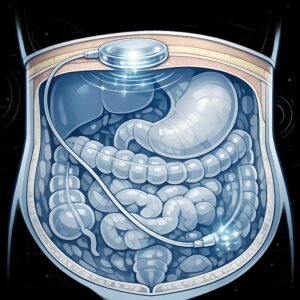
Technologie für Menschen mit Typ-1-Diabetes entwickelt sich rasant weiter. Eine besonders spannende Idee sind implantierbare künstliche Bauchspeicheldrüsen. Sie könnten den Alltag von Menschen mit Diabetes grundlegend verändern. Was ist eine implantierbare künstliche Bauchspeicheldrüse? Im Unterschied zu klassischen Insulinpumpen, die außen am Körper getragen werden, würde eine implantierbare Version direkt im Körper sitzen. Ein kleines Gerät wird unter die Bauchhaut gesetzt und liefert Insulin dort, wo auch eine gesunde Bauchspeicheldrüse es tun würde – in den Bauchraum (intraperitoneal). Das hat zwei große Vorteile: Das bedeutet weniger Insulin wirkt lange nach einem Essen weiter, was Schwankungen reduziert. Warum ist das wichtig? Heute nutzen viele Menschen Insulinpumpen oder hybride Closed-Loop-Systeme (kombiniert mit CGM-Sensoren). Diese helfen bereits sehr stark, indem sie den Blutzucker automatisch regulieren. Aber sie sind außerhalb des Körpers und haben noch Grenzen, etwa: Systeme müssen regelmäßig mit Sensoren, Klebestellen und externen Teilen gewartet werden. Eine implantierbare Lösung könnte diese Hürden verringern.
GlucoseCode bietet keine medizinische Beratung.
Die Inhalte dieser Website dienen ausschließlich der Information über technische und andere allgemeine Informationen im Diabetesmanagement.
Sie ersetzen nicht die individuelle Beratung durch Ärzt*innen oder medizinisches Fachpersonal.
Bei gesundheitlichen Fragen oder zur Therapieanpassung wende dich bitte immer an deine behandelnde Praxis.